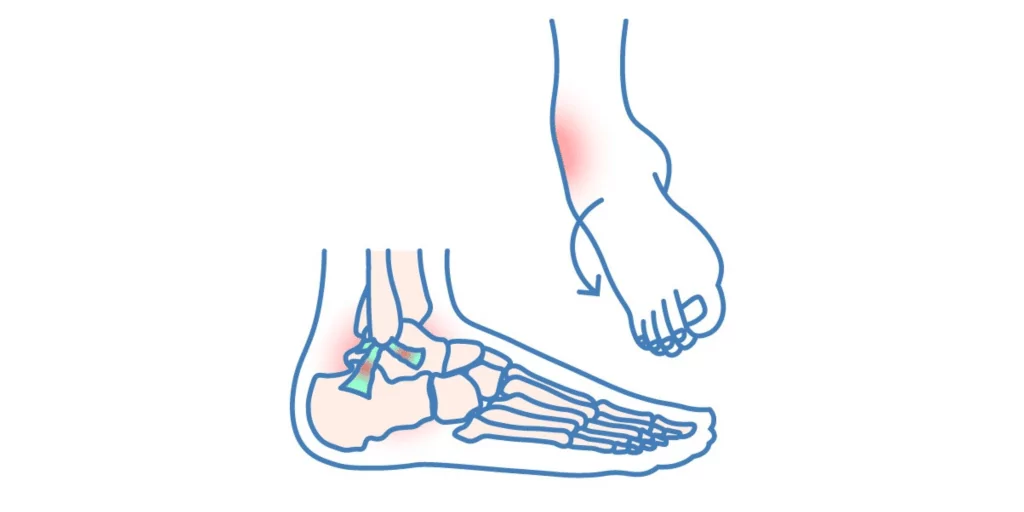
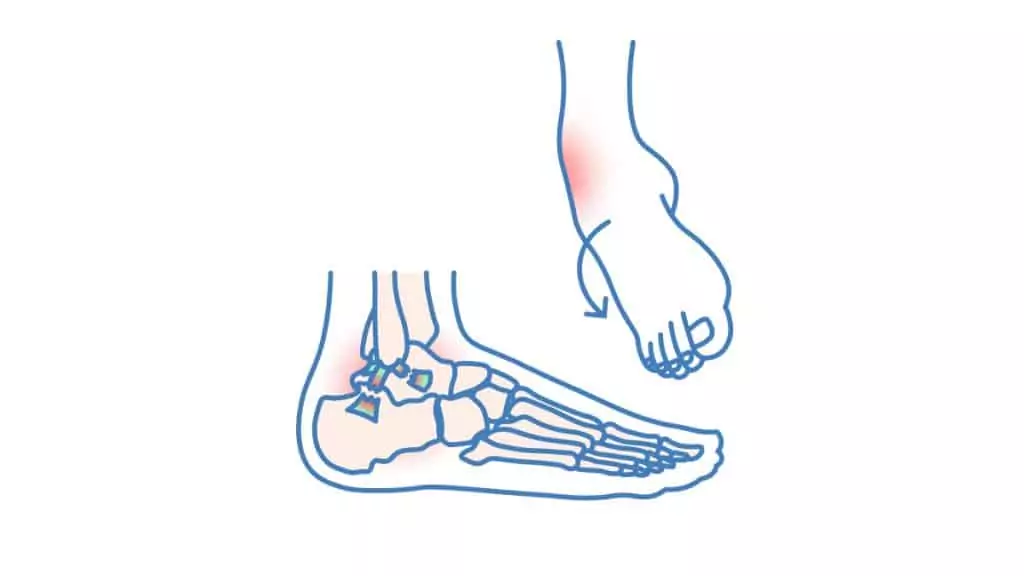
Eine Sprunggelenksdistorsion, umgangssprachlich auch „Verstauchung“, ist eine der häufigsten Sportverletzungen. Meist entsteht sie durch ein Umknicken des Fußes, wobei infolge das obere Sprunggelenk betroffen ist. Dabei können Bänder überdehnt werden, oder sogar überdies hinaus reißen. Die Verletzung wird häufig unterschätzt, dementgegen lass dir jedoch sagen: eine gezielte Therapie ist entscheidend, um langfristige Probleme wie Instabilität oder Arthrose zu vermeiden.
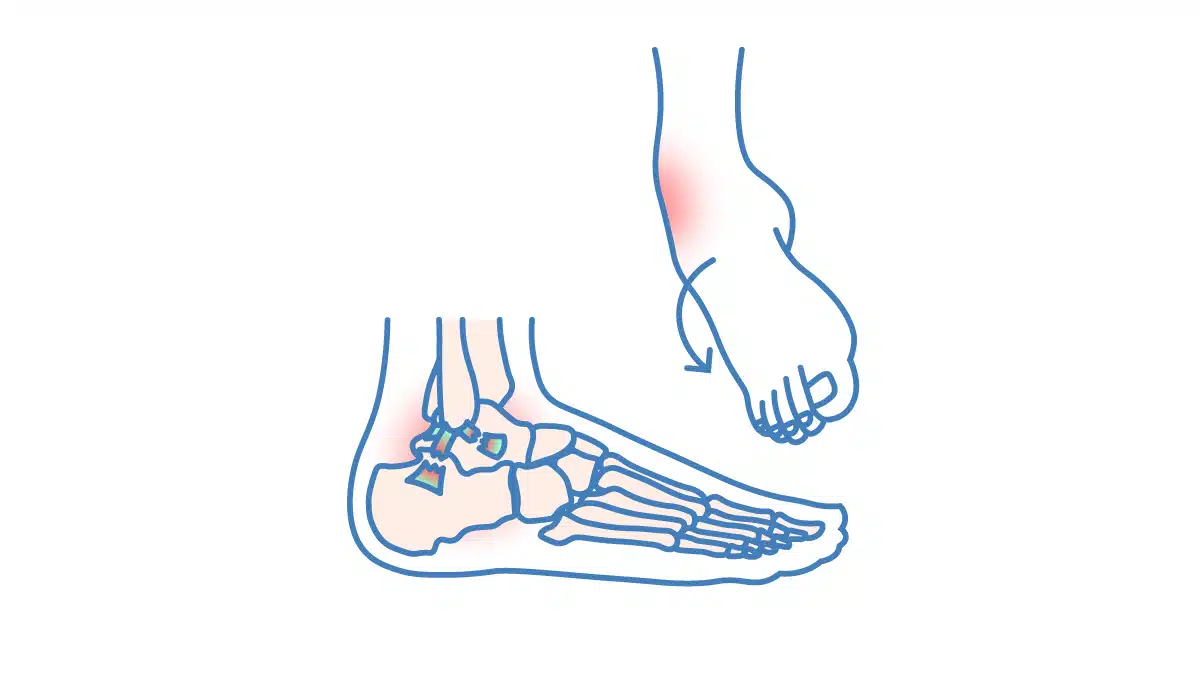
Sprunggelenksdistorsion: Gründe für eine Therapie
Warum Nachbehandlung wichtig ist und wie du deinem Sprunggelenk helfen kannst.
Quellen
Stefan Rammelt, M. R., Markus Walther. (2017). Leitlinien Unfallchirurgie – neu erarbeitete Leitlinie. Leitlinienkommission der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC). Fritz Uwe Niethard, J. P., Peter Biberthaler. (2017). Duale Reihe Orthopädie und Unfallchirurgie. Georg Thieme Verlag. Michael Schünke, et. al. (2018). Prometheus LernAtlas – Allgemeine Anatomie und Bewegungssystem. Georg Thieme Verlag.Gründe für eine Therapie bei einer Sprunggelenksdistorsion
Spätfolgen vermeiden durch gezieltes Training
Ohne Therapie kann eine Sprunggelenksdistorsion zu einer Überbeweglichkeit im Gelenk führen. Dies erhöht weiter das Risiko für erneutes Umknicken und frühzeitige Abnutzung des Knorpels. Die wichtigsten Gründe für eine Therapie sind:
- Stabilisierung des Sprunggelenks: Verhindere Instabilität und folglich erneute Verletzungen.
- Schutz vor Arthrose: Reduziere die Belastung auf den Gelenkknorpel.
- Verbesserung von Gang und Stand: Stelle deine Mobilität vollständig wieder her.
So behandelst du eine Sprunggelenksdistorsion richtig
- Kühlen, Hochlegen und Ruhigstellen: Reduziere Schwellungen und Schmerzen in den ersten Tagen.
- Frühes Training: Beginne in der Orthese mit Spannungsübungen, um Muskelabbau zu vermeiden.
- Propriozeptives Training: Setze auf Übungen zur Wahrnehmung und Stabilisierung, um das Gelenk langfristig zu stärken.
Fazit: Therapie ist entscheidend für eine vollständige Heilung
Eine Sprunggelenksdistorsion ist also mehr als nur eine einfache Verstauchung. Ohne gezielte Therapie und Training können Instabilitäten, erneute Verletzungen oder sogar Arthrose entstehen. Mit einer frühzeitigen Behandlung, die Kühlen, Stabilisieren und vor allem propriozeptives Training umfasst, kannst du die volle Funktion deines Sprunggelenks wiederherstellen. Nimm die Nachbehandlung ernst!